Streptokoky – průkaz fenotypu rezistence k antibiotikům ze skupiny makrolidů, linkosamidů a streptograminuB
Revize 27. 1. 2014
A. Klinické vzorky pro vyšetření citlivosti
- Citlivost k antibiotikům (včetně průkazu indukované rezistence ke klindamycinu) se vyšetřuje pouze u izolátů Streptococcus spp. (včetně S. pneumoniae) izolovaných z relevantních vzorků, odebraných v souvislosti s klinicky manifestní infekcí.
- U pacientů s tonzilitidou je kultivace a vyšetření citlivosti kmenů Streptococcus pyogenes izolovaných z výtěru z krku metodou volby.
B. Rezistence ke skupině MLSB /1/
- Antibiotika ze skupiny MLSB, ke kterým patří 14- a 16-členné makrolidy (erytromycin, klaritromycin, spiramycin), 15-členný azalid azitromycin, linkosamidy linkomycin a klindamycin, a streptograminy skupiny B, mají stejný nebo velmi podobný mechanizmus účinku na grampozitivní koky.
- U rodu Streptococcus spp. je rezistence k antibiotikům ze skupiny MLSB nejčastěji řízena geny erm (erythromycin ribosomal methylase).
- Geny ermB a ermA determinují produkci ribozomální metylázy inaktivující všechny 14-, 15- a 16-členné makrolidy, azalidy a streptograminB (MLSB).
- Méně často se uplatňují geny mef, které řídí eflux 14- a 15-členných makrolidů a azalidů z buňky, nikoli však linkosamidů a streptograminu. U kmenů s tímto typem rezistence je účinek klindamycinu zachován.
- Geny erm i mef jsou schopny rychle se šířit horizontálně, prostřednictvím transpozonů, nebo vertikálně, jako klony rezistentních kmenů.
- Bodové mutace v genech na chromozomu kódujících ribozomální proteiny se jako příčina rezistence streptokoků vyskytují vzácně.
C. Fenotyp rezistence k antibiotikům MLSB
- Fenotypová exprese rezistence u Streptococcus spp. k antibiotikům skupiny MLSB závisí na tom, zda je rezistence způsobena metylázou syntetizovanou konstitutivně (gen ermB) nebo indukovaně (geny ermA), nebo zda je způsobena efluxem (geny mef).
- Konstitutivní fenotyp (cMLS): je snadno rozpoznatelný, neboť inhibiční zóny (IZ) nebo minimální inhibiční koncentrace (MIC) erytromycinu a klindamycinu jsou v kategorii rezistence.
- Indukovaný fenotyp (iMLS): IZ nebo MIC erytromycinu jsou v kategorii rezistence, MIC klindamycinu (a obvykle i IZ) jsou v citlivé kategorii. K odhalení indukované rezistence ke klindamycinu lze použít například diskovou difuzní metodu s předepsaným uspořádáním disků, tzv. D-test, (viz dále).
- M fenotyp (eflux): IZ nebo MIC erytromycinu jsou v kategorii rezistence, IZ nebo MIC klindamycinu jsou v kategorii citlivosti.
- Kmeny Streptococcus spp. mohou obsahovat kombinaci různých genů, inaktivujících antibiotika skupiny MLSB, a fenotyp rezistence se může projevit nejednoznačně (např. růstem kolonií uvnitř IZ v rozdílné kvantitě).
D. Průkaz indukované rezistence (D – test)
- Indukovanou rezistenci nelze prokázat vyšetřením MIC, neboť distribuce MIC klindamycinu u kmenů citlivých k antibiotikům skupiny MLSB a kmenů s iMLS je téměř identická.
- Klindamycin je špatný induktor ribozomální metylázy, erytromycin však produkci tohoto enzymu indukuje. K vyšetření indukované rezistence lze proto použít rutinní diskovou difuzní metodu za předpokladu, že disk s klindamycinem je umístěn v sousedství disku s erytromycinem.
- Vzdálenost mezi okraji disků erytromycinu a klindamycinu u stafylokoků musí být v rozmezí 12-16 mm. Při dodržení této podmínky lze k vyšetření použít dispenzor disků.
Tabulka 1. Podmínky pro vyšetření fenotypu rezistence stafylokoků k antibiotikům MLSB /2,3/.
| Půda | Mueller Hinton agar s 5% defibrinované koňské krve a 20 mg/l β-NAD (MH-F agar) |
| Objem inokula | 2 – 5 ml ve fyziologickém roztoku |
| Příprava inokula | Přímá metoda roztěrem kolonií z kultury na agaru vyrostlé na MH-F agaru přes noc |
| Koncentrace inokula | 0,5 dle McFarlandova zákalu |
| Disky | Erytromycin 15 µg, klindamycin 2 µg |
| Uspořádání disků | Vzdálenost 12-16 mm mezi okraji disků erytromycinem a klindamycinem |
| Inkubace | 5 % CO2, 35±1ºC, 18±2 h |
| Hodnocení | V misce s odkrytým víčkem se při pohledu zpředu v odraženém světle změří průměr mezi okraji inhibiční zóny nevykazujícími žádný růst |
| Kontrolní kmen | S. pneumoniae ATCC 49619* |
* Kopie S. pneumoniae ATCC 49619 v českých sbírkách kmenů: S. pneumoniae CNCTC 5043, S. pneumoniae CCM 4501.
E. Hodnocení výsledků
- Změří se průměr inhibiční zóny (IZ) od jejího okraje se zřetelnou inhibicí růstu.
- Průměry IZ kontrolních kmenů musí být v rozmezí uvedeném v tabulce 2.
- Vyšetřovaný kmen je k antibiotikům rezistentní, vytváří-li IZ o průměru menším, než je hraniční průměr IZ pro citlivé kmeny v tabulce 2.
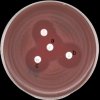
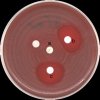
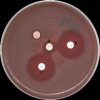
- Vytvoření deformované IZ ve tvaru písmene D (D zóny) kolem klindamycinu v oblasti sousedící s diskem erytromycinu svědčí o indukované rezistenci k antibiotikům MLSB.
- Vytvoření deformované IZ, uvnitř které rostou kolonie (D+ zóna), může být způsobena přítomností různých genů MLSB rezistence.
- Tabulka 3 obsahuje fenotypy rezistence Streptococcus spp. k antibiotikům skupiny MLSB, odvozené podle průměru a charakteru inhibičních zón kolem erytromycinu a klindamycinu.
Tabulka 2. Hraniční průměry inhibičních zón (IZ) pro citlivé kmeny Streptococcus spp. a přípustné rozmezí inhibičních zón kontrolního kmene S. pneumoniae ATCC 49619*.
| Antibiotikum | Obsah disku | Bakterie |
Hraniční průměry IZ pro citlivé kmeny /3/ |
Přípustné rozmezí IZ
S. pneumoniae ATCC 29213*/4/ |
| Erytromycin (ERY) | 15 µg | Streptokoky sk. A, B, C, G | ≥ 21 mm | 26 – 32 mm |
| S. pneumoniae | ≥ 22 mm | |||
| Viridující streptokoky | ND | |||
| Klindamycin
(CLI) |
2 µg | Streptokoky sk. A, B, C, G | ≥ 17 mm | 22 – 28 mm |
| S. pneumoniae | ≥ 19 mm | |||
| Viridující streptokoky | ≥ 19 mm |
* Kopie S. pneumoniae ATCC 49619 v českých sbírkách kmenů: S. pneumoniae CNCTC 5043, S. pneumoniae CCM 4501; IZ: inhibiční zóna; ND: neudáno.
Tabulka 3. Fenotyp rezistence Streptococcus spp. k antibiotikům skupiny MLSB a hodnocení podle výsledků diskové metody.
IZ – inhibiční zóna; ERY – erytromycin, CLI – klindamycin
legenda k obrázkům: a) erytromycin (15µg), b) klindamycin (2µg)
* viz tabulka 2
Tabulka 4. Interpretace výsledků/3/.
| Fenotyp | Interpretace |
| citlivý | Kmen je citlivý k erytromycinu* i ke klindamycinu |
| cMLS (konstitutivní rezistence) | Kmen je rezistentní k erytromycinu* i klindamycinu |
| iMLS (indukovaná rezistence) | Kmen je rezistentní k erytromycinu* i klindamycinu; krátkodobé použití klindamycinu, viz sdělování výsledků |
| M (eflux) | Kmen je rezistentní k erytromycinu* a citlivý ke klindamycinu |
* a k dalším antibiotikům skupiny MLSB
F. Sdělování výsledků
- Klindamycin je alternativa penicilinu (případně aminopenicilinu) u některých infekcí, způsobených citlivými kmeny, zejména u osob přecitlivělých k penicilinu.
- Interpretace výsledků vyšetření citlivosti k antibiotikům skupiny MLSB je v tabulce 4.
- Při nezbytnosti lze pro krátkodobou léčbu méně závažných infekcí kůže a měkkých tkání použít klindamycin i u kmene s indukovanou rezistencí ke klindamycinu /3/.
Literatura
/1/ Roberts MC, Sutcliffe J, Courvalin P, Jensen LB, Rood J, Seppälä H. Nomenclature for macrolide and macrolide-lincosamide-streptogramin B resistance determinants. Antimicrob Agents Chemother 1999; 43:2823-2830.
/2/ European Committee on Antimicrobial Susceptibility Testing. Disk difussion methodology. Dostupné na http://www.eucast.org/
/3/ European Committee on Antimicrobial Susceptibility Testing. Breakpoint tables for interpretation of MICs and zone diameters. Dostupné na http://www.eucast.org/
/4/ European Committee on Antimicrobial Susceptibility Testing. EUCAST Routine QC tables. Dostupné na http://www.eucast.org/
NRL pro antibiotika, Centrum epidemiologie a mikrobiologie,
Státní zdravotní ústav Praha